何勍医生的科普号
- 精选 年轻人高血脂——要提防家族性高脂血症
谈到高血脂,就让人联想腰间赘肉和心梗,一时间咬牙疼恨不已,而年轻人出现血脂增高,更加唏嘘不已.很多人表示“我并不胖啊,为什么血脂会这么高?” 这要从血脂的构成谈起,血脂内包含多个不同的分类,简单来说的分为胆固醇、低密度脂蛋白(LDL)、高密度脂蛋白(HDL),胆固醇和低密度脂蛋白异常升高,会导致肥胖、心血管动脉粥样硬化,血管堵塞狭窄,甚至出现心绞痛、心梗. 大部份的高血脂的人群,服用他汀类药物,能够降低血脂.但是有一部分年轻人血脂增高,排除了因为饮食不当的单纯性肥胖疾病,需要到医院检测一下是否患有家族性高脂血症. 家族性高脂血症:(familialhyperlipidemia)是由于遗传基因异常导致的血脂代谢紊乱.有明显遗传倾向.这个疾病在1973年被首次认识,在60岁以下的冠心病患者中,这种类型的血脂异常发生率可以达到11.3%,在一般人群中发生率约1-2%,它最突出的特征是在家族中发现60岁以下的心梗的患者,或者脑梗. 治疗中既往有人提出定期通过血液透析,滤过血浆中过高的血脂,但是透析需要插管损伤让人望而却步,常规的他汀类药物,不能有效的降低血脂. 最新的药物治疗——推荐一下,我们同事的母亲60岁,长期高血脂,近期心梗,心内科医生帮她放了一枚支架,术后注射了一种药物,困扰她40年的高血脂,一次就降到正常了.这是是什么神药呢?PCSK9抑制剂瑞百安(Evolocumab),是一种单克隆抗体,每月注射一次,比较方便. 地中海饮食被很多营养学家推荐,平时多吃谷物、蔬菜、水果、酸奶,少摄入盐、腌制的食品和红肉,鱼油叶酸也可以适当摄入. 运动推荐慢跑、游泳,比较激烈对抗性的运动,不宜太密集. 最后希望大家身体健康,才能保持一个好的心态工作学习生活。
何勍 副主任医师 复旦大学附属华山医院 血管外科1930人已读 - 精选 新冠肺炎阴影下华法林的监测
目前新冠肺炎在全国多地肆虐,而医院的门急诊是交叉感染的高发区,所以一般的患者为了防止密集人群间的感染,近期不建议去医院就诊.那么问题来了,口服抗凝剂的患者如何监测药物.特别是口服华法林的患者.在这个非
何勍 副主任医师 复旦大学附属华山医院 血管外科2021人已读 - 精选 急性下肢髂股静脉血栓—一站式解决方案
急性下肢髂股静脉血栓,常常造成肺栓塞,据美国静脉论坛统计83%的患者,出现深静脉血栓后遗症,严重的患者出现患侧的静脉曲张、溃疡、甚至出血。 传统的抗凝治疗不能完全缓解,原因在于这类患者常常有62%,合并有髂静脉压迫综合症,所以髂静脉狭窄或闭塞不解决,流出道的梗阻靠抗凝治疗无法治愈。 传统外科手术,采用解剖外旁路搭桥手术,创伤大,并发症多,长期通畅率不高。 华山医院血管外科,累积5年的腔内治疗此类疾病经验,目前采用国际最先进的Angiojet导管或Aspirex导管吸栓,短短15分钟就能吸尽新鲜的血栓,如果髂静脉有病变,即刻球囊扩张+支架植入,一次手术解决三个问题(肺栓塞、深静脉血栓、髂静脉压迫),5年内通畅率可以达到80%-90%以上,下肢肿胀即刻缓解,溶栓药物是CDT溶栓的1/10,创伤小恢复快,并发症少,第二天可以下床行走,术后两天可以步行回家。是血管外科医生目前推荐的最好治疗方法之一。 不过手术一定要趁早期,在一月内的新鲜及亚急性血栓效果好。 从左到右,第一张是患病时左侧下肢肿胀发红,手术后即刻,左侧下肢肿胀明显改善,第三张是术后一天,左右下肢已经基本相等
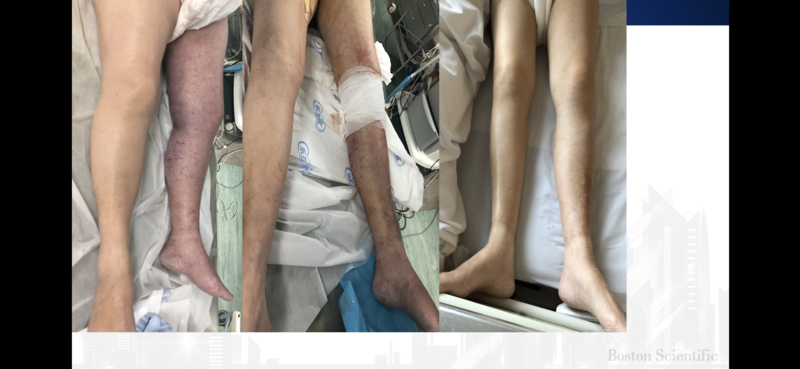 何勍 副主任医师 复旦大学附属华山医院 血管外科3718人已读
何勍 副主任医师 复旦大学附属华山医院 血管外科3718人已读 - 精选 下肢肌间静脉血栓治疗
急性下肢深静脉血栓中,肌间静脉血栓常常让人困惑,是按照深静脉血栓规范抗凝治疗还是观察,包括ACCP-10的指南和Rutherford血管外科给出不同的答案。 以下就我的观点做一一解释, 1.肌间静脉血栓=深静脉血栓?最新的文献认为,只要有动脉伴行的下肢静脉,都称为深静脉。 2. 肌间静脉血栓,处理方式和深静脉血栓处理的异同:据大样本的调查分析认为,肌间静脉血栓2周内变化超声检查结果,是决定是否抗凝治疗的重要因素。2周内大部分的患者血栓不向近端蔓延,这类患者建议以持续观察和超声检查,相当部分的患者肌间静脉血栓会向近心端的深静脉延伸,这类患者需要注意血栓脱落,需要抗凝治疗。 总结,肌间静脉血栓是深静脉血栓这类疾病的一种特殊表现,可能引起肺栓塞,如果出血风险小的患者,建议积极抗凝治疗2周,并2周复查超声检查。
何勍 副主任医师 复旦大学附属华山医院 血管外科4901人已读 - 精选 短暂性脑缺血发作
短暂性脑缺血发作(transient ischemic attack, TIA),俗称“小中风”,是局部脑组织血氧供应暂时中断时出现的一系列症状。与中风不同的是,TIA的症状不超过24小时,通常不会超过30分钟,而且会自行缓解。但是,任何一位TIA病人以后发生中风的危险性都非常高,因此,它是中风的预警信号,应该引起足够的重视。有些医生将TIA与中风的关系比喻成就象心绞痛与心肌梗死一样,这非常恰当。一旦发生TIA,必须立即去医院就诊。 TIA、中风的危险因素与冠心病非常相似,都包括高血压、糖尿病、高血脂、吸烟、肥胖和家族史等。男性更为常见,是女性的3倍。在45岁以后,随着年龄的增长,TIA和中风的危险性也逐渐增加,在70岁和80岁这2个年龄段危险性最高。 脑的血液供应由2个独立的血管系统负责:颈动脉系统和椎-基底动脉系统。根据受损的血供系统和脑组织的不同,TIA的症状也有很大的区别。与颈动脉疾病有关的TIA症状包括:一侧视力丧失;一侧肢体笨拙或无力;言语障碍。与椎-基底系统有关的症状包括:双眼的视力障碍;眩晕;共济失调;复视;意识丧失或一过性遗忘。 TIA与中风的早期症状非常相似,只有通过临床检查或者随着时间的推移才能将两者区别开来。尽管TIA的症状能够自行恢复到完全正常,但却不能够忽视它。因为TIA病人再次发生TIA或发生中风的危险性非常高,大约半数的TIA患者在1年内发生中风,1/5在1月内会发生中风,所以一旦怀疑为TIA,就必须就诊,查找其中的病因,进行恰当的内科或外科治疗,以预防以后发生中风。 医生会在询问病史、体格检查和其他辅助检查的基础上,结合有无中风的危险因素来作出TIA的诊断。体格检查主要集中在心血管系统和神经系统。心血管系统的体检包括寻找心脏杂音、不规则的心律和是否存在颈动脉杂音,如果存在,提示可能存在颈动脉狭窄,后者导致了TIA的发生。神经系统检查主要集中在肌力 (是否存在一侧肌肉无力)、言语能力、视野、动作的协调性和脑神经(那些控制脸部和颈部运动和感觉功能的神经)上。此外还需要进行心电图、胸部X光片和脑部扫描(CT或磁共振扫描)。通常也需要验血,但这对于诊断或排除TIA并没有多少帮助,主要是为了寻找可能存在的病因和指导进一步的治疗。其他还可能进行的检查包括心脏超声检查(检测是否存在心脏瓣膜病)、颈动脉多普勒超声检查(评估是否存在颈动脉狭窄)、磁共振血管造影或经颅多普勒超声(检测是否存在颅内动脉狭窄)。一旦确定为TIA,就需要寻找其病因和预防复发。 在排除没有脑出血后,可以服用一些稀释血液的药物,如阿司匹林或同类的药物;有的病人可能需要一些抗凝药物如华法林。如果发现存在颈动脉狭窄,可能需要进行颈动脉内膜切除术,来切除颈动脉内的动脉粥样硬化斑块。 对于没有发生过TIA的病人,预防的关键是消除其潜在的危险因素,或使其降至最低。如通过饮食、体育锻炼或药物治疗来控制高血压、糖尿病和高血脂;戒烟。对于发生过TIA的病人,预防应该集中在消除危险因素和其他可能导致卒中的病因。
何勍 副主任医师 复旦大学附属华山医院 血管外科4960人已读 - 医学科普 前方高能预警—肿瘤患者的抗凝
肿瘤,在人体内会产生大量的促凝物质,整个机体处于高凝状态,加上术后虚弱无力疼痛等,限制了患者的下肢运动,血液流速缓慢,这些因素可能导致下肢深静脉血栓,甚至肺栓塞。在重症监护室内可能发生率约30%,一些严重感染的患者中可能更高。 如何避免这些严重的伤害,Caprini评分来帮你: caprini评分是预测患者血栓可能性的量表,分数越高,患血栓的概率越高,需要提早用药物或其他手段预防。 这是评分后的治疗方法
 何勍 副主任医师 复旦大学附属华山医院 血管外科2106人已读
何勍 副主任医师 复旦大学附属华山医院 血管外科2106人已读 - 医学科普 主动脉夹层的临床表现
主动脉夹层:又称为主动脉夹层分离,主动脉夹层动脉瘤,主动脉夹层血肿。主动脉夹层指主动脉腔内的血液通过内膜的破口进入主动脉壁中层而形成的血肿,并非主动脉壁的扩张,有别于主动脉瘤,过去此种情况被称为主动脉夹层动脉瘤,现多改称为主动脉夹层血肿,或主动脉夹层分离,简称主动脉夹层。 主动脉夹层预后 多数病例在起病后数小时至数天内死亡,在开始24小时内每小时死亡率为1%~2%,视病变部位、范围及程度而异,越在远端,范围较小,出血量少者预后较好。主动脉夹层病因 1.高血压:主动脉夹层患者中约50%以上有高血压。尤其是长期和重度高血压可增加血流动力对主动脉壁的冲击,并使主动脉营养血管处于痉挛受压状态,引起中层平滑肌缺血、变性、坏死和弹性纤维断裂、纤维化及内膜破裂,最后形成夹层血肿。 2.结缔组织遗传缺陷性疾病:如马方(Marfan)综合征、埃-当(Ehlers-Danlos)综合征、先天性主动脉缩窄、二叶主动脉瓣及二尖瓣脱垂等患者常有主动脉壁结缔组织遗传性缺陷,表现为主动脉中层胶原和纤维组织变性,继之发生囊性坏死和内膜缺乏支撑,易致内膜破裂和形成夹层血肿。 3.动脉粥样硬化:常发生于高血压、高血脂、高血糖和高龄患者,动脉粥样硬化斑块从内腔破溃,可形成夹层血肿。 4.其他:严重主动脉外伤、炎症(梅毒性主动脉炎、系统性红斑狼疮等)、妊娠末期和介入性心血管诊疗操作时等,均可引起主动脉夹层血肿。 主动脉夹层病理变化 基本病变为囊性中层坏死。动脉中层弹性纤维有局部断裂或坏死,基质有粘液样和囊肿形成。夹层分裂常发生于升主动脉,此处经受血流冲击力最大,而主动脉弓的远端则病变少而渐轻。主动脉壁分裂为二层,其间积有血液和血块,该处主动脉明显扩大,呈梭形或囊状。病变如涉及主动脉瓣环则环扩大而引起主动脉瓣关闭不全。病变可从主动脉根部向远处扩延,最远可达髂动脉及股动脉,亦可累及主动脉的各分支,如无名动脉、颈总动脉、锁骨下动脉、肾动脉等。冠状动脉一般不受影响,但主动脉根部夹层血块对冠状动脉开口处可有压迫作用。多数夹层的起源有内膜的横行裂口,常位于主动脉瓣的上方,裂口也可有两处,夹层与主动脉腔相通。少数夹层的内膜完整无裂口。部分病例外膜破裂而引起大出血,破裂处都在升主动脉,出血容易进入心包腔内,破裂部位较低者亦可进入纵隔、胸腔易进入心包腔内,破裂部位较低者亦可进入纵隔、胸腔或腹膜后间隙。慢性裂开的夹层可以形成一双腔主动脉,一个管道套于另一个管道之中,此种情况见于胸主动脉或主动脉弓的降支。 主动脉夹分型 传统主动脉夹层分型方法中应用最为广泛的是Stanford 分型和Debakey分型.DeBakey 等根据病变部位和扩展范围将本病分为三型: Debakey I 型:内膜破口位于升主动脉,扩展范围超越主动脉弓,直至腹主动脉,此型最为常见; Debakey II型:内膜破口位于升主动脉,扩展范围局限于升主动脉或主动脉弓; Debakey III型:内膜破口位于降主动脉峡部,扩展范围累及降主动脉或/和腹主动脉。 Stanford大学的Daily等将胸主动脉夹层动脉瘤分为两型: 凡升主动脉受累者为stanford A 型(包括I 型和II型),又称近端型; 凡病变始于降主动脉者为stanford B 型(相当于DeBakeyIII型),又称远端型。A型约占全部病例的2/3,B型约占1/3。主动脉夹层临床表现 视病变部位而不同,主要表现如下: (一)疼痛 多数患者突感胸部疼痛,向胸前及背部放射,随夹层涉及范围而可以延至腹部、下肢及颈部。疼痛剧烈难以忍受,起病后即达高峰,呈刀割或撕裂样。少数起病缓慢者疼痛可以不著。 (二)高血压 患者因剧痛而有休克外貌,焦虑不安、大汗淋漓、面色苍白、心率加速,但血压常不低或者增高,如外膜破裂出血则血压降低。不少患者原有高血压,起病后剧痛使血压更增高。 (三)心血管症状 ①主动脉瓣关闭不全。夹层血肿涉及主动脉瓣环或影响心瓣-叶的支撑时发生,故可突然在主动脉瓣区出现舒张期吹风样杂音,脉压增宽,急性主动脉瓣返流可以引起心力衰竭。②脉搏改变,一般见于颈、肱或股动脉,一侧脉搏减弱或消失,反映主动脉的分支受压迫或内膜裂片堵塞其起源。③胸锁关节处出现搏动或在胸骨上窝可触到搏动性肿块。④可有心包摩擦音,夹层破裂入心包腔可引起心包堵塞。⑤胸腔积液,夹层破裂入胸膜腔内引起。 (四)神经症状 主动脉夹层延伸至主动脉分支颈动脉或肋间动脉,可造成脑或脊髓缺血,引起偏瘫、昏迷、神志模糊、截瘫、肢体麻木、反射异常、视力与大小便障碍。 (五)压迫症状 主动脉夹层压迫腹腔动脉、肠系膜动脉时可引起恶心、呕吐、腹胀、腹泻、黑粪等症状;压迫颈交感神经节引起霍纳(Horner)综合征;压迫喉返神经致声嘶;压迫上腔静脉致上腔静脉综合征;累及肾动脉可有血尿、尿闭及肾缺血后血压增高。
何勍 副主任医师 复旦大学附属华山医院 血管外科7686人已读 - 医学科普 抗凝药物及其监测
抗凝、溶栓治疗的监测抗凝溶栓治疗应该在规范、科学的监测下进行,既不能因剂量不足而达不到应有的效果,也不能因剂量过大而发出血。临床上常用的监测有如下几种: (1)APTT(活化的部分凝血活酶时间):要求较正常对照组延长1·5~2·5倍(人可以控制在1·5~2·0倍)后可以达到最佳的抗凝效果而出血风险最小。APTT达到1. 5倍时被称是肝素起效阈值,APTT应该每6h检测1次。(2)ACT(活化凝血时间):正常参考值为74~125s,在体外循环下维持为360~450s。当>500 s或出现出血现象时,可以用鱼精蛋白中和,使之达到80~120s内。(3)PT(凝血酶原时间):正常为11~13s,在治疗期间应该维持在25s内。(4)国际正常化比值(INR): 1992年世界卫生组织制定了口服抗凝治疗监测的统一标准: INR= (病人PT/平均正常PT)ISI, ISI是国际敏感度指数。对于国人来讲, INR控制在2·0~2·5为宜,当INR为4·0时,出血的危险性明显增加,当INR是5·0时,病人处于出血的危险状态。有学者将364例DVT病人被分成两组,口服华法林6个月。组1: 192例(52·7% ), INR 1·9~2·5。组2: 172例(47·3% ), INR 2·6~3·5。结果:小量出血:组1为1·04%,组2为4·06%。较大量出血:组1为1·04%,组2为6·03%。两者差异明显(小量出血:鼻衄、皮下出血。大出血:胃肠道出血、关节积血等)[10]。降低INR有3种方法:①停用抗凝药:停药后INR从2~3 d降至正常须4 ~5d。②口服维生素K11·0 ~2·5mg/d,可以使95% INR在4~10之间的病人24h内降低。③在应用华法林严重过量或已出现较严重出血情况下,最快速有效方法是输新鲜血浆或凝血酶原复合物。(5)抗凝血酶活性(AT:A)测定:肝素的抗凝血作用主要依赖于AT(抗凝血酶),正常血浆AT:A是80% ~120%。当AT∶A低于60%时,肝素效果减低,当低于30%时,肝素几乎失去了抗凝作用。因此在应用肝素过程中,务必要保持AT∶A在80%左右,如<60%,要及时补充血浆或抗凝血酶制剂。(6)纤维蛋白原测定:是溶栓治疗的主要监测指标,正常为2 000~4 000mg/L。如<800mg/L可导致出血
何勍 副主任医师 复旦大学附属华山医院 血管外科6584人已读 - 医学科普 溶栓与抗凝治疗
抗凝与溶栓疗法的历史McLean[1]和Howell分别在1916年和1928年在狗的肝脏组织内分离出一种被称为磷脂类物质具有强力的抗凝作用,后被称为肝素。1937年Crafoord[2]在世界上第一个报告了应用肝素可以有效预防血栓形成, 1940年Murray首先将肝素应用于血管外科[3]。1885年Shiali提出人尿有溶解血块的作用, 1947年Macfarlance等首次报告尿内含有纤维活性物质, 1952年Sobel将之命名为尿激酶, 1958年Sokal把尿激酶应用于临床。1933年Tillentt和Garne在JohnsHopkinsMedicalSchool发现了溶血性链球菌的培养滤液有溶解纤维蛋白原的作用,这就是链激酶(SK)的前身。1940年Tillett和Sherry应用链球菌激酶局部溶解机化分隔的血胸。1955年Tillett等[4]首次在世界上将这种溶栓药通过血管内给药应用于11例病人。除了获得相应的溶栓疗效也出现了发热与低血压的不良反应。1956年Clifftion[5]在纽约确认了血管内给予SK的溶栓作用,次年报告了40例的临床应用经验,从此被广泛应用于临床。2 血栓发生的机制与演变血栓是血液成分在血液循环中与血管或心脏内膜表面形成的血液凝块或沉积物,它可以发生在体内任何部位血管内,导致血液流动停止或血液流动淤积。血栓是一种非均匀性结构的固态物体,由于参与血栓形成的成分不同,所产生的类型也不同。如:在混合血栓中,血栓的头部主要由血小板构成,尾部以纤维蛋白为主,中间部位夹杂有红细胞和白细胞。栓子表面光滑而有弹性。而血块则与血栓不同,血块是在非流动的血液中形成的血液凝块,其结构是均质性的,凝块质地脆且无头、体、尾之分。体内血栓形成并非是一种永久性的结构,它在不同条件下产生不同的演变过程。2. 1 血栓延伸与滋长 血栓形成后发生延伸与滋长的病理过程主要见于下肢静脉血栓。大多数(80% )的下肢静脉血栓局限在最初的发病部位,只有6% ~20%的下肢静脉血栓发生延伸与滋长。2. 2 血栓自溶 约1/3血栓在形成后发生自发性溶解,这种溶解由栓子中央开始,随后扩向四周,因此在栓子中央会形成空洞现象,直至整个血栓全部溶解。2. 3 血栓机化、再通与钙化 血栓形成后就会有新生肉芽组织长入栓子结构内,随着栓子自身的溶解和吸收,最后栓子结构逐渐被结缔组织所取代,此过程称之血栓机化。机化起始于血栓形成后24~48h,由栓子中央到外周。在此时期内,粒细胞释放的中性蛋白酶促纤维蛋白网架分解,血管内皮细胞也向血栓内增殖长入,在栓子内出现成纤维细胞,增强栓子在管壁上附着的牢固。一般至血栓发生的第10天,可见到栓子内有大量的胶原纤维和网状纤维形成,至2周时栓子内出现组织细胞,随后有一些营养滋生的毛细血管长入栓子内,血管腔的直径逐渐扩大,同时腔内充满血液。在机化过程中,栓子收缩和溶解使栓子与血管壁之间出现间隙,血管内皮细胞长入并覆盖栓子表面,形成血流通道,称之再通。下肢深静脉血栓在栓子形成后数月或数年内会有35%发生完全自发性再通, 55%发生部分自发性再通。2. 4 栓塞 新鲜的或未完全机化的血栓可以发生部分或全部脱落而顺血流进入下游血管被称之为栓塞。3 抗凝、溶栓疗法的解读与演义3. 1 首先应明确抗凝、溶栓的目的、欲达效果及过程。因病人的发病原因、发病时间、发病特点(急性与漫性)、病人状态、伴随疾病、干预部位(动脉或静脉)、干预时期(手术前、手术中、手术后)等等的不同,抗凝、溶栓所采用的方法与程度也不同。比如同为预防血栓发生而对病人应用抗凝药物,如果病人体内被植入人造材料,抗凝程度必须达到规范标准。在多数情况下抗凝是可以进行的,只是程度和有效性的控制问题。而溶栓却是不同的,大块的血栓或超过时间窗的血栓是很难溶开的。显然全身系统溶栓疗效不如局部直接溶栓,应用中、小剂量药物分次溶栓不如大剂量药物集中溶栓。但我们必须时刻牢记:出血并发症对人体的危害一定是大于血栓并发症对人体的危害。如果病人没有相应的禁忌证,手术取栓要比溶栓效果好。作者在临床工作中曾多次处理过由其他医院转来的应用guaiting导引导管溶栓失败的急性动脉栓塞病人,其中一些因丧失了最佳治疗时机而被迫截肢。然而在对待内脏或颅内血管内血栓形成的病人,如:早期肠系膜动脉栓塞或血栓形成,通过局部置管溶栓常可获得良好的效果,是我们应该选择的好方法。3. 2 动脉血栓形成与静脉血栓形成的原理是不同的,动脉血栓形成多数首先发生动脉内膜损伤,中层纤维细胞游走,脂类物质沉积,内膜粥样化形成,血管壁出现炎性损伤和病理性改变,再进一步内膜发生破裂、溃疡,血小板聚集,增生因子释放,血栓形成。在动脉血管内膜发生病变的早期,由于动脉血是高压的,并没有明显影响受累脏器的血液供应。而当血栓形成后,血流中断,会发生较为严重的血管事件,如:心梗、中风、下肢坏疽甚至突然死亡。所以动脉血栓形成具有不可预知性。动脉血栓是在血小板聚积同时附有少量的纤维蛋白,因此抑制动脉血栓形成的主要策略应该是抗血小板同时辅助抗凝预防纤维蛋白的沉积。3. 3 静脉血栓形成多数是由于卧床、血液淤滞、低氧使局部内皮活化,促炎症细胞因子表达,引发高凝状态。静脉血栓是在血流缓慢情况下多数在肢体深静脉内形成的并随静脉血淤滞而扩展,血栓主要由纤维蛋白与红细胞组成,在血栓形成早期相对不够稳定,有脱落发生肺动脉栓塞的危险。因此静脉血栓治疗的主要策略应该是首选抗药物来控制血栓的进一步发展,同时要预防肺动脉栓塞发生。3. 4 许多疾病伴随着下肢深静脉血栓形成(DVT), DVT通常也是某些疾病的第一表现,如:肿瘤、肾病综合征等。同时动脉血栓病人也常伴有心血管问题,如:动脉硬化、高血脂、高血压、糖尿病等。这些疾病无论是对动脉血栓还是静脉血栓的发生和发展都有重大影响。因此,我们要善于发现这些疾病的存在,积极治疗这些疾病,从而方能获得良好的抗栓效果。
何勍 副主任医师 复旦大学附属华山医院 血管外科9244人已读 - 经典问答 右颈动脉粥样硬化重度狭窄,是否可以内膜剥脱?
患者:3月22发病,双眼视力模糊,并伴有头痛。在萧山人民医院住院半个月,4月3日转至邵逸夫医院。医生诊断右侧颈动脉粥样硬化,重度狭窄,左侧也有50%狭窄。并有新鲜脑梗。医院诊断:右侧颞顶枕叶、岛叶右侧
何勍 副主任医师 复旦大学附属华山医院 血管外科3378人已读





